Le panaris est une infection aiguë touchant principalement les doigts ou plus rarement les orteils. Cette affection, très courante, se développe dans les tissus cutanés et sous-cutanés autour de l’ongle. Des rougeurs, gonflements et douleurs intenses caractérisent cette infection qui nécessite une prise en charge rapide et adaptée pour éviter des complications sérieuses.
Qu’est-ce qu’un panaris et quelles sont ses origines ?
Le panaris du doigt constitue une infection aiguë localisée au niveau du pourtour de l’ongle, également appelée périonixys. Cette pathologie courante affecte les tissus cutanés et sous-cutanés qui entourent l’ongle. La majorité des cas de panaris sont causés par le staphylocoque doré, une bactérie naturellement présente sur notre peau.
Les origines du panaris sont multiples. Les plus fréquentes sont liées aux manipulations intempestives de l’ongle ou de la peau environnante. Se ronger les ongles ou réaliser une manucure trop agressive peut créer des microtraumatismes favorisant l’entrée des bactéries. Une blessure mineure comme une piqûre végétale ou une petite plaie survenue 24 à 48 heures avant l’apparition des symptômes peut également être à l’origine d’un panaris.
L’évolution d’un panaris n’est pas anodine et peut rapidement s’aggraver sans traitement approprié. Ce qui commence comme une simple inflammation peut se transformer en abcès douloureux, puis potentiellement s’étendre aux structures plus profondes comme les tendons, les articulations ou même l’os.
| Causes fréquentes | Facteurs aggravants |
|---|---|
| Petites blessures cutanées | Diabète |
| Onychophagie (se ronger les ongles) | Immunodépression |
| Manucure agressive | Retard de prise en charge |
| Piqûres végétales | Auto-manipulation du panaris |
Les stades du panaris et leurs symptômes caractéristiques
Le panaris évolue selon trois stades distincts, chacun présentant des symptômes spécifiques qui s’intensifient avec la progression de l’infection. Reconnaître ces stades permet une prise en charge adaptée et limite les risques de complications.
Le stade inflammatoire, ou stade 1, marque le début de l’infection. Les symptômes sont encore modérés mais évoluent rapidement. La zone autour de l’ongle devient rouge, chaude et enflée. Une légère douleur commence à se manifester. Sans traitement approprié, cette phase évolue vers le stade 2 en quelques heures seulement.
Le stade collecté ou abcédé, ou stade 2, se caractérise par la formation d’une poche de pus bien délimitée. Les symptômes inflammatoires s’intensifient considérablement. La douleur devient pulsatile, suivant le rythme cardiaque, et peut s’avérer particulièrement intense la nuit. Une tache jaune, verdâtre ou marron devient visible à travers la peau, indiquant la présence de pus. Des signes d’extension peuvent apparaître : traînée rouge inflammatoire remontant le long de l’avant-bras, ganglions gonflés au niveau du coude et de l’aisselle, fièvre et augmentation des globules blancs.
Le stade des complications, ou stade 3, survient lorsque l’infection s’étend aux tissus adjacents. Les structures comme la peau, les articulations, les tendons et même l’os peuvent être touchées. Des fistules se forment, permettant au pus de se propager. Cette phase expose à des risques majeurs : arthrite, nécrose tendineuse et ostéite.
Les signes cliniques permettant le diagnostic d’un panaris comprennent :
- Rougeur, chaleur et gonflement périunguéal
- Douleurs pulsatiles s’intensifiant progressivement
- Troubles du sommeil causés par les douleurs nocturnes
- Collection purulente visible sous la peau
- Possible fièvre et altération de l’état général dans les cas avancés
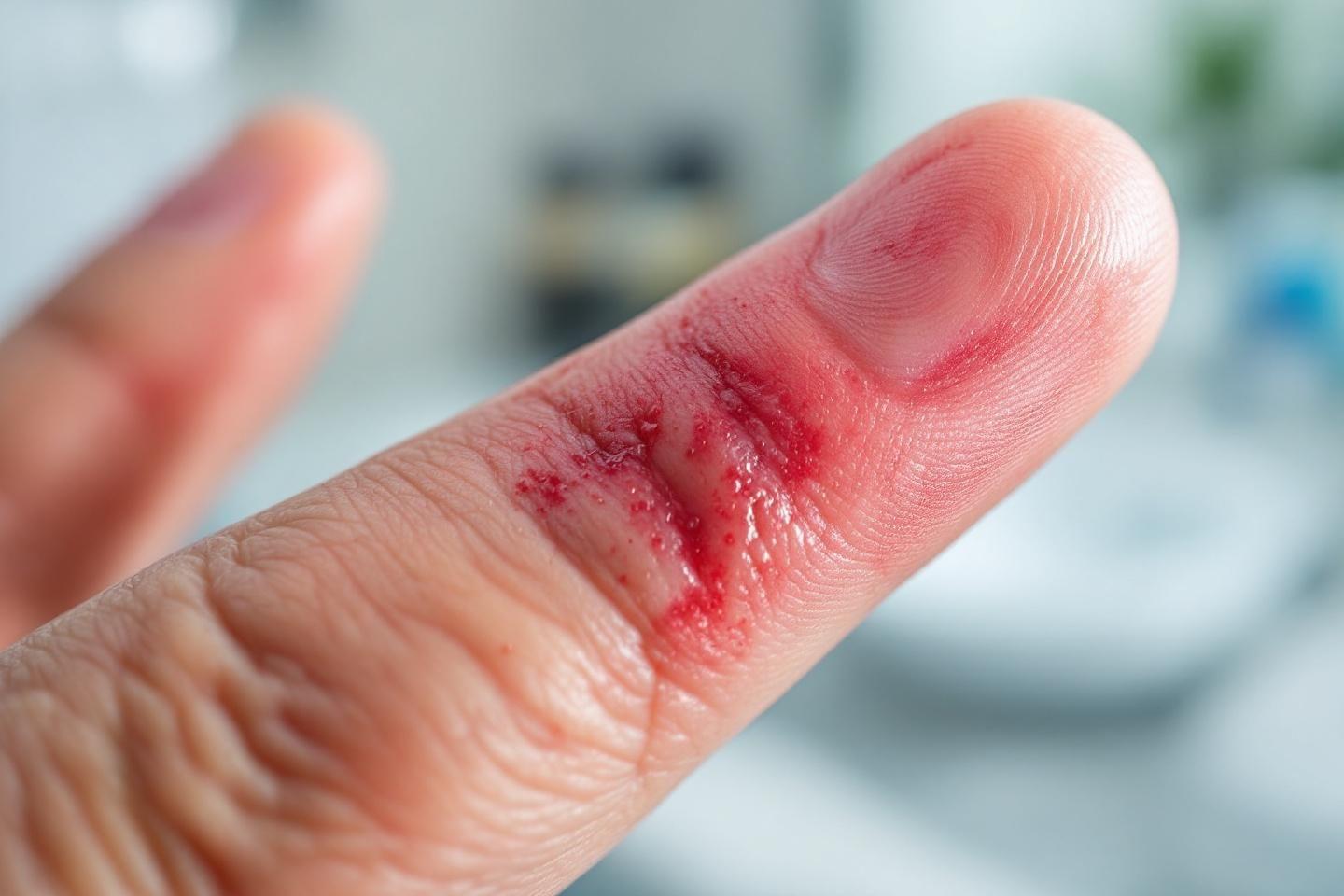
Traitements adaptés selon les stades du panaris
La prise en charge thérapeutique du panaris varie selon le stade d’évolution de l’infection. Un traitement précoce permet généralement d’éviter le recours à la chirurgie et de limiter les complications potentielles.
Pour les panaris au stade inflammatoire et au début du stade collecté, un traitement médical peut suffire. Celui-ci repose principalement sur des soins locaux antiseptiques. Des bains de liquide antiseptique sont recommandés 2 à 3 fois par jour. Plusieurs produits peuvent être utilisés, le plus courant étant l’eau de Dakin, mais l’Hexomédine ou une solution triple (alcool, hexomédine, glycérol) peuvent également être efficaces.
L’eau de Dakin s’utilise de différentes manières : en lavage avec une compresse stérile imbibée deux fois par jour, en bain où le doigt est immergé dans du Dakin dilué pendant 10 minutes plusieurs fois quotidiennement, ou en pansement humide maintenu 30 à 45 minutes. Ce traitement doit être poursuivi pendant environ cinq jours pour assurer son efficacité.
L’Hexomédine, reconnue pour ses puissantes propriétés antiseptiques, s’utilise en bains plusieurs fois par jour. Entre les applications, le doigt peut être protégé par une compresse stérile non serrée ou laissé à l’air libre pour favoriser la guérison.
Pour les panaris au stade 2 avancé et au stade 3, un traitement chirurgical devient nécessaire. Cette intervention consiste à :
- Exciser les tissus infectés et nécrotiques
- Évacuer le pus et vider l’abcès
- Retirer partiellement ou totalement l’ongle si nécessaire
- Prélever du pus pour analyse bactériologique
Après l’intervention, des pansements réguliers à domicile sont nécessaires. La cicatrisation complète avec repousse de l’ongle peut prendre plusieurs semaines à plusieurs mois. Les antibiotiques ne sont généralement pas recommandés lors de la prise en charge initiale d’un panaris, sauf en présence de bactéries atypiques identifiées par culture.
Quand s’inquiéter et consulter pour un panaris
Face à un panaris, il est crucial de savoir reconnaître les signes qui nécessitent une consultation médicale rapide. Une prise en charge précoce réduit considérablement les risques de complications graves qui pourraient compromettre la fonctionnalité du doigt atteint.
Il est recommandé de consulter un médecin dès l’apparition des premiers symptômes de panaris. Votre médecin traitant peut généralement prendre en charge cette pathologie au stade initial. Une consultation médicale précoce permet d’instaurer rapidement un traitement adapté et d’éviter l’évolution vers des stades plus sévères.
Certaines situations requièrent par contre une visite aux urgences. C’est notamment le cas lors de l’apparition des premiers symptômes du stade 2, caractérisés par une douleur pulsatile intense. Si malgré des soins locaux, la douleur et l’inflammation ne diminuent pas en 24-48 heures, une consultation urgente s’impose.
D’autres signes d’aggravation doivent alerter : une douleur lancinante empêchant le sommeil ou la mobilisation du doigt, une fièvre supérieure à 38,5°C, des ganglions enflés, une extension de la rougeur au-delà du doigt, des traînées rouges remontant le long du bras ou une altération de l’état général.
Sans traitement adapté, le panaris peut entraîner diverses complications potentiellement graves : ostéite (infection osseuse), phlegmon des gaines des fléchisseurs (infection tendineuse), arthrite septique ou nécrose tissulaire pouvant conduire à une paralysie du doigt. L’aspect définitif de l’ongle ne peut généralement être évalué qu’après un an.
